Yazarlar: Jonathan Hutchins, Khyati Rawal, Henk Swanepoel, Lucilla De Mattia, Clare Keogh
Çeviren: Uzm.Psk. Elena Gizem Pozam
Giriş
Demans, hafıza, düşünme becerileri, anlama ve konuşma gibi bilişsel işlevlerde zaman içinde meydana gelen bir gerilemeyi tanımlayan şemsiye bir terimdir. Demansın bireysel, toplumsal ve ekonomik etkileri devasadır.
NHS İngiltere’nin (2024) verilerine göre, Nisan 2024 itibarıyla 481.783 kişiye demans teşhisi konmuş olup, bu teşhis konanların 33.711’i 65 yaşından önce tanı almıştır. Alzheimer Derneği (The Alzheimer’s Society), Birleşik Krallık’ta (BK) demans hastası sayısının aslında 900.000 kişi olduğunu ve bu sayının 2040 yılına kadar 1,6 milyona yükselebileceğini tahmin etmektedir. BK’deki 900.000 demans hastasının 78.000’den fazlası 65 yaşın altındadır ve 25.000’i Siyah, Asyalı ve azınlık etnik gruplara mensuptur. 80 yaş üstü her altı kişiden birinde demans bulunmaktadır.
BK yardım kuruluşu olan Dementia Carers Count, ülkede demans hastası olan 700.000 aile bakıcısı bulunduğunu ve bu sayının (demans geliştirecek kişi sayısındaki artışla paralel olarak) 2040 yılına kadar 1,6 milyona ulaşmasının öngörüldüğünü belirtmektedir. BK’deki demans hastalarının üçte ikisi evde yaşamaktadır ve çoğu ücret almayan bakıcılar tarafından desteklenmektedir. Demans hastalarına bakmak için iş hayatından ayrılan kişi sayısının ise 2014’teki 50.000’den 2030’da 83.100’e yükselmesi beklenmektedir.
Demansın farklı alt tipleri bulunmaktadır ve hastalık türlerinin dağılımı aşağıdaki Şekil 1’de gösterilmiştir.
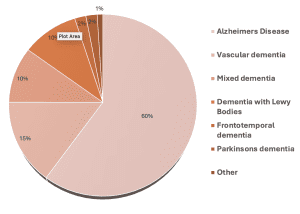
https://dementiastatistics.org/about-dementia/subtypes/
Her bir alt tip, ailelere, bakım verenlere ve bakım personeline benzersiz zorluklar yaşatabilen, demansın davranışsal ve psikolojik semptomlarına (BPSD) özgü bir nöropsikolojik profile sahiptir. Her bir alt tipi ve EMDR’nin demans hastalarına fayda sağlayıp sağlayamayacağını değerlendirdik. Ayrıca, EMDR’nin aileleri, bakım verenleri ve bakım personelini bu semptomları yönetmede nasıl destekleyebileceğini de inceledik.
EMDR İçin Hedef Seçimi
Hem demans hastası birey hem de onlara bakım verenler için travmatik bir olaya yol açabilecek çeşitli deneyimler ve semptomlar mevcuttur. Hastalığın ilerlemesini göz önünde bulundurduk ve bireylerin aynı anda birden fazla demans alt tipini deneyimlemesinin de mümkün olduğunu düşündük.
Demansın erken evrelerinde, bilişsel yetenekler daha sağlam olduğu için standart protokol EMDR müdahaleleri için daha fazla alan olduğu öne sürülebilir. Hastalık ilerledikçe, uyarlanmış EMDR yaklaşımlarına olan ihtiyaç artar; aynı zamanda terapötik ittifak kurmanın ve/veya hedeflenecek spesifik deneyimleri belirlemenin zorluğu da artar.
Çalışmalar, EMDR’nin demansın erken evrelerinde, teşhis alma travması gibi önceki psikolojik travmaları ele almak için kullanıldığını göstermiştir (Ruisch vd., 2023; Amano & Toichi, 2014.). Buna ek olarak, EMDR’nin ruminasyonların (tekrarlayan olumsuz düşünceler) içeriğini ve halüsinasyonlar ile sanrılarla ilişkili travmayı ele alarak BPSD’yi etkin bir şekilde azalttığı, bu sayede söz konusu semptomları hafiflettiği de görülmüştür (Adams vd., 2020).
Geçmiş Hedefler
EMDR’nin geçmiş, şimdi ve gelecek tetikleyicilerinden oluşan üç ayaklı yaklaşımını (Shapiro, 2017) göz önünde bulundurarak, standart protokol ile hedeflenmesi düşünülebilecek geçmiş deneyimler şunları içerebilir:
- Güçsüzlük veya kontrolü kaybetme geçmişi: Bu deneyimler, bireyin teşhis alma şekline gösterdiği tepkinin temelinde yatabilir.
- Ailede daha önceki demans veya hastalık deneyimi: Örneğin, bir ebeveynin veya sevilen birinin demans deneyimine şahit olmak, bireyin kendi hastalığının ilerlemesine dair mevcut ve gelecekteki korkularına katkıda bulunabilir.
- Erken bağlanma geçmişi: Çocuklukta bakım alma deneyimi, özellikle istismar veya ihmal içeriyorsa, hastalık ilerledikçe bakım ihtiyacı ortaya çıktığında gelecekteki korkularını etkileyebilir. Ayrıca, birey ve bakım vereni arasında bağlanma hayal kırıklıklarının yeniden sahnelenmesi gerçekleşebilir, bu da diğer olası EMDR hedefleri için alan yaratabilir.
Mevcut (Şimdiki) Hedefler
Hem birey hem de bakım verenleriyle çalışırken işbirlikçi ve kişi merkezli bir yaklaşım benimsemeyi öneriyoruz. EMDR için hedeflenmesi düşünülebilecek mevcut anılar/deneyimler şunları içerebilir:
- Hastalık teşhisi konulan an.
- İdrar kaçırma, halüsinasyonlar/kâbuslar veya zorlayıcı davranış anları gibi demansın spesifik semptomları ile bağlantılı öz farkındalık anları.
Bakım verenler için mevcut EMDR hedefleri şunları içerebilir:
- Sevdikleri kişinin idrar kaçırma, önemli hafıza kaybı veya zorlayıcı davranış gibi semptomları ilk kez deneyimlediği an.
- Sevdiklerinin davranışlarındaki önemli kişilik değişimlerine tanık olmak gibi, kaybın netleştiği etki anları.
Uyum ve Kayıp
Hem demans hastası bireyin hem de bakım verenlerinin demansla ilişkili bir uyum ve geçiş dönemi yaşaması muhtemeldir. Bu süreç, Kübler-Ross (1969) tarafından tanımlanan yas ve kayıp döngüsü literatürüyle ilişkilendirilerek ele alınabilir.
Teşhisin erken evrelerinde, hem birey hem de bakım verenler/aile için olası öfkeye yol açan inkar, şok ve kaçınma olabilir. Teşhis anı, başlı başına bir travma anısı olabilir. Bu durum, teşhise yönelik anlama ve kabullenmeyi artırmaya yardımcı olmak ve hem şimdiki hem de geleceğe yönelik başa çıkma becerilerine odaklanmak için EMDR işlemlemesi için kilit bir başlangıç hedefi sunabilir.
Ek olarak, birey bu döngüden geçerken kendisini geçmişte olduğu veya yapabildiği kişiyle karşılaştırabilir. Bu karşılaştırma ve geçmişe odaklanma, birey ve bakım verenleri için önemli bir öfke ve üzüntü kaynağı olabilir. EMDR, bireyler ve bakım verenler üzerindeki duygusal ve olası travmatik etkiyi azaltmak amacıyla, yakın zamanda yaşanan bir başarısızlık veya BPSD deneyimini hedeflemede faydalı olabilir ve adaptif bilgi işleme (AIP) sayesinde artırılmış dayanıklılık ve başa çıkma stratejileri sağlayabilir.
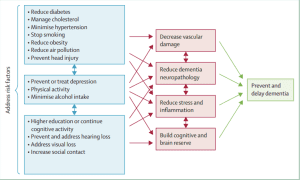
Bakım verenler için bir diğer endişe kaynağı, kendilerinin de demans geliştirme ihtimalidir. Livingston ve arkadaşları (2020) tarafından The Lancet‘te yayımlanan sistematik bir derleme, hem demansı önlemek hem de etkilenenler için müdahaleler sağlamak amacıyla en etkili, kanıta dayalı yolları incelemiştir. Bu makaleden alınan Şekil 2, iyi bir diyet sürdürmenin, sigarayı bırakmanın, alkolü azaltmanın, depresyonu önlemenin ve tedavi etmenin, egzersizi ve sosyal teması artırmanın önemini vurgulamaktadır; tüm bunlar demans geliştirme riskini azaltmaya katkıda bulunabilir.
Bu bilgiyi hassasiyetle ve yalnızca uygun olduğunda kullanmak önemlidir, zira sağlıklı bir yaşam tarzını benimseyen insanlar da demans geliştirebilir ve bu bilginin utandırma (shaming) amaçlı kullanılmasını istemeyiz. Ancak, bu diyagramı (Şekil 2’deki bilgileri kastederek) bakım verenlerle paylaşmak, sosyal temaslarını veya akran destek gruplarına katılımlarını artırmaya yönelik müdahalelere rehberlik etmesi açısından faydalı olabilir. Bir çalışma, EMDR Bütünleştirici Grup Tedavi Protokolünü bakım verenlerle kullanmış (Passoni vd., 2018) ve müdahalenin demans hastalarının bakıcılarındaki strese bağlı semptomları, anksiyeteyi ve depresyonu azalttığını göstermiştir.
Gelecek Hedefleri
EMDR yaklaşımının üçüncü ayağını (Shapiro, 2017) göz önünde bulundurarak, demans hastaları ve bakım verenleri için gelecekteki hedefler şunları içerebilir:
- Üç Nitelik Belirleme: Demansla ilgili gelecek değişikliklerle başa çıkmak için bireyin ve bakım verenin yaşam deneyimlerinden kaynak çekmek amacıyla üç olumlu nitelik belirlemek. Bu nitelikler, geçmişte ve mevcut anda dayanıklılık, kararlılık ve kontrol gibi unsurları içerebilir. Bu pozitif nitelikler, hem demans hastası bireye hem de bakım verenine geleceği planlamada ve almak istedikleri bakımın türü ve düzeyini belirlemede yardımcı olabilir.
- Gelecek Şablonu: Belirlenen üç nitelik üzerine inşa ederek, bireyin dayanıklılığı ve zorluklarla başa çıkma yeteneğinden yararlanarak, kendilerini hastalıkla başa çıkarken gördükleri bir gelecek şablonu kullanmak mümkün olabilir.
- Flash Forward: Bu teknik, hastalığın ilerleyen evreleri ve/veya ölüm için duyulan korkulan en kötü senaryoyu hedeflemek için kullanılabilir. Bu, yalnızca birey veya bakım verenin geleceği, mevcut durumla başa çıkma yeteneklerini engelleyecek kadar felaketleştirmesi durumunda düşünülmelidir.
Bakım verenlerle EMDR için diğer hedefler, ailedeki bağlanma dinamikleri ve demans hastasıyla olan ilişkileriyle ilgili olarak ortaya çıkabilir. Bu hedefler, bakım verenler için ortaya çıkabilecek olası geçmiş bağlanma travması anılarını içerebilir. Bu anılar, BPSD’yi yönetmeyle ilişkili bakım veren depresyonu, anksiyete ve yük düzeylerini azaltmaya yardımcı olabileceği için EMDR yeniden işlemesi için de faydalı hedefler olabilir. Buna ek olarak, hastalığın ilerleyen evreleriyle, ölümle ve erken yas semptomları (inkar ve öfke gibi) ile ilgili gelecek planlaması da önemlidir. EMDR’nin buradaki rolü, üç nitelik gibi kaynakları kullanmak, bakım veya cenaze planlamasına dair gelecek şablonu oluşturmak ve ayrıca, bireyin kendilerini kim olduğunu unutması gibi yakın zamanda yaşanan bakım veren deneyimlerini işlemlemek olabilir.
Bu Danışan Grubuyla EMDR Kullanımının Potansiyel Zorlukları
Demansın farklı alt tiplerinin spesifik semptom profilleri olsa da, demans hastası olan her birey ve onların bakım verenleri kendilerine özgü bir yolculuk ve zorluk karışımı deneyimler. Bu durum, bireyin hastalığın erken, orta veya ileri evresinde olup olmadığını belirlemeyi zorlaştırabilir. Göz önünde bulundurulması gereken bir diğer faktör, demans hastası olan bireylerin artan bir şekilde yalnız yaşaması gerçeğidir; bu, randevuları hatırlamada, kişisel bakım/sağlık ihtiyaçlarını karşılamada ve risk yönetiminde zorluklar yaratmaktadır. Yardımcı teknoloji, bu durumda olası bir psikososyal müdahale kaynağıdır ve kanıt temeli giderek artmaktadır (Rai vd., 2022). Neuro EMDR’den (Hutchins & Proudlock, 2023) yararlanılarak düşünülebilecek diğer hususlar, standart EMDR protokolüne yönelik bilişsel adaptasyonları içerebilir; örneğin, güvenli/sakin yer çalışması için harici ipuçları kullanmak, daha kısa çift yönlü uyarım setleri uygulamak ve uygun negatif ve pozitif bilişleri belirlemede daha fazla yardım sunmak.
Demansın İleri Evreleri
Bireyin demansı ilerledikçe, standart protokolün ayarlanması gerekebilir, zira birey resmi bir terapi seansına katılamayabilir veya EMDR’nin değerlendirme aşamasındaki spesifik soruları yanıtlayamayabilir. Bu aşamada, on-the-spot EMDR yönteminin kullanılmasını öneriyoruz (Amano & Toichi, 2014). Bu yöntem, yatan hasta ortamlarında zorlayıcı davranış sergileyen bireylerle kullanılmak üzere uyarlanmıştır. Yazarlar aşağıdaki yaklaşımı kullanmıştır:
- Aşama 1 – Geçmiş: Danışandan bilgi almak mümkün olmadığından, terapistler bilgiyi danışanın bakım planından ve aile üyelerinden alınan ek bilgilerden (collateral information) ve/veya yaşam öyküsü çalışmasından yararlanmıştır.
- Aşama 2 – Stabilizasyon: Önemli hafıza bozuklukları nedeniyle, danışanlar terapisti gördükten sonra sık sık unutabildiğinden, terapist danışanı her gördüğünde kendini yeniden tanıtır ve güvenli alan vb. için önceki seanslardan ve/veya ek bilgilerden yararlanırdı.
- Aşama 3 – Değerlendirme: Yerinde EMDR yöntemi, danışanın zorlayıcı davranışının travmatik materyal olduğunu varsayar, zira danışan hedef imgenin, travma anısıyla ilgili negatif bilişin ve pozitif bilişin vb. özelliklerini iletişim kurarak ifade edememektedir.
- Aşama 4, 5, 6 ve 7: Terapistler, yaşlılıkta görülen göz zorlukları ve göz hareketlerinin bilişsel talebi nedeniyle, yeniden işlemleme için göz hareketleri yerine dokunsal çift yönlü uyarım kullanmıştır.
- Aşama 8 – Yeniden Değerlendirme: Danışanlara doğrudan soru sorarak yeniden değerlendirme yapmak mümkün olmadığından, terapistler yeniden değerlendirmeyi öncül, davranış, sonuçlar (ABC) çizelge verileri ve personelin zorlayıcı davranışın sıklığı ve şiddetine dair raporları aracılığıyla ölçmüştür.
Yazarlar, zorlayıcı davranışın hem sıklığında hem de şiddetinde azalma gözlemlemiştir (Amano & Toichi, 2014; Amano & Toichi, 2016). Bakım verenlere, zorlayıcı davranışı azaltmak ve demans hastası bireyin regülasyonuna yardımcı olarak stresi düşürmek amacıyla bu protokolün bazı yönlerini öğretmek ve onları desteklemek mümkün olabilir.
Özet ve Öneriler
Bu makale, EMDR’nin demans hastalarına ve onların bakım verenlerine/ailelerine nasıl fayda sağlayabileceğine dair bir dizi yöntem önermektedir. Demans karmaşık ve önemli bir durumdur ve yazarlar, bu makalenin uygulayıcıları bu danışan grubunun yaşam kalitesini iyileştirmeye yardımcı olmak için EMDR kullanmaya teşvik eden bir başlangıç rehberi olarak hizmet etmesini amaçlamaktadır.
Şu anda, demans hastalarında EMDR kullanımını destekleyen sınırlı bir kanıt temeli bulunmaktadır ve bu alanda daha fazla araştırma yapılmasını şiddetle öneriyoruz. Gelecekteki araştırma seçeneklerini değerlendirirken, sadece semptom azaltma veya zorlayıcı davranış azaltma ölçütlerini değil, aynı zamanda EMDR işlemlemesinden önce, sırasındaki ve sonrasındaki danışanların fizyolojik tepkilerinin ölçülmesini de öneriyoruz. Örneğin, EMDR’nin demans hastalarının fiziksel sağlığı ve duyusal entegrasyonu üzerinde uzun vadeli bir etkisi olup olmadığını araştırmak için akıllı saatler veya çoraplar gibi giyilebilir teknolojiler kullanılarak çalışmalar yapılabilir.
Ek olarak, EMDR’nin uyku kalitesi ve genel yaşam kalitesi üzerindeki potansiyel etkilerine odaklanılmasını tavsiye ediyoruz.
Kaynakça
Adams, R., Ohlsen, S., & Wood, E. (2020). Eye Movement Desensitization and Reprocessing (EMDR) for the treatment of psychosis: a systematic review. European Journal of Psychotraumatology, 11(1), 1711349.
Amano, T, L., Toichi, M. (2014). Effectiveness of the On-the-Spot-EMDR Method for the Treatment of Behavioral Symptoms in Patients With Severe Dementia. Journal of EMDR Practice and Research, Vol 9 (2).
Amano, T, L., & Toichi, M. (2016). The role of alternating bilateral stimulation in establishing positive cognition in EMDR therapy: A multi-channel near-infrared spectroscopy study. PLOS One, 11(10).
Hutchins, J., & Proudlock, P. (2023, Summer). Neuro EMDR: Applying EMDR therapy with clients who have impaired cognitive abilities. EMDR Therapy Quarterly.
Livingston, G., Huntley, J., Sommerlad, A., Ames, D., Ballard, C., … Mukadam, N. (2020). Prevention of dementia and cognitive decline: A systematic review. The Lancet, 396(10248), 413-446.
Passoni, S., Puggina, A., Fernandez, I., Fernández, A., & Morris, L. (2018). Eye movement desensitization and reprocessing integrative group treatment protocol (EMDR-IGTP) applied to caregivers of patients with dementia. Frontiers in Psychology, 9, 572.
Rai, H. K., Kernaghan, D., Schoonmade, L., Egan, K. J., & Pot, A. M. (2022). Digital technologies to prevent social isolation and loneliness in dementia: A systematic review. Journal of Alzheimer’s Disease, 90(2), 513–528.
Ruisch, J. E., Nederstigt, A. H. M., van der Vorst, A., Boersma, S. N., Vink, M. T., Hoeboer, C. M., Olff, M., & Sobczak, S. (2023). Treatment of post-traumatic stress disorder in people with dementia: a structured literature review. Psychogeriatrics : the official journal of the Japanese Psychogeriatric Society, 23(3), 523–534.
Shapiro, F. (2017). Eye movement desensitization and reprocessing (EMDR) therapy: Basics and beyond (2nd ed.). Guilford Press.

